Bensvullnad
Vid ensidig bensvullnad måste DVT uteslutas. Om du sedan ställer den diagnosen har du en hel del pyssel att göra. Om det inte handlar om DVT är en ortopedkonsult aldrig fel. I stora amerikanska studier har 17-32% av patienterna med misstänkt DVT diagnosen (3).
ICD-10
Lokaliserat ödem L60.0
Smärtor i extremitet M79.6
Symptom
- Svullnad / Ökat vadomfång (1,5 – 2 cm)
- Smärta / ömhet (särskilt underbenstromboser)
- Konsistensökning
- Värmeökning
- Rodnad
- Ökad venteckning
- Smärta/ömhet i hålfoten
Utredning
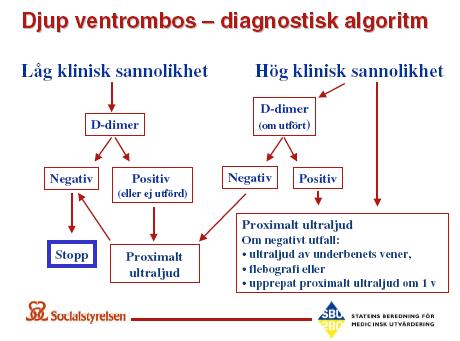
Tillförlitliga laboratorieanalyser för trombosdiagnostik saknas. D-dimer har hög sensitivitet, men låg specificitet vid DVT och lungemboli. Den kliniska misstanken måste alltid bekräftas med ultraljud eller flebografi. Använd Wells diagnosstöd, ditt sunda förnuft och socialstyrelsens diagnostiska algoritm!
Utredningsgången kan göras smidigare än i nuläget. Radiologi bör i stort sett bara göras på kontorstid (8-15). Om patienten inte beräknas kunna genomgå diagnostik under denna tid är det bättre att ge Inj Fragmin 100 E/kg (halv dygnsdos) och skicka hem patienten i väntan. Om patienten är mobil och bor nära skriver man telefonnummret på remissen så röntgen kan kalla pat dan efter, alternativt får pat åka till röntgen tidigt nästa morgon för diagnostik.
Diagnosstöd baserat på poäng, enl Wells
Låg sannolikhet < 2 poäng. Hög sannolikhet ≥ 2 poäng |
Vid Wells scoreing hade 3% DVT vid låg sannolikhet (0 p), 17% vid moderat sannolikhet (1-2 p) och 75% vid hög sannolikhet (>2 p) (2). Denna score har modifierats (tillägg av tidigare DVT ger 1 p, modified wells criteria for DVT probability) där hög sannolikhet är > 1 p.
2% av patienter där DVT inte kan påvisas med prox UL har positivt UL efter 7 dagar (3). Vid 2 negativa undersökningar med 7 dagars mellanrum är risken < 1 % för DVT (3).
Anamnes
Penetrera tidsförloppet. Trauma?
Fråga efter bröstsmärta och dyspné som tecken till samtidig LE.
Efterforska tillstånd som predisponerar för DVT.
Her (viktigt), Soc, Med, ÖK, Tid sjd.
Gå igenom diagnosstöd baserat på poäng enl Wells
Status
AT, Cor, BT, Buk.
Pulm (AF, Sat, gnidningsljud).
LS underben (rodnad, benstorlek vad och lår, värmeökning, smärta över djupa vener, Homans tecken, konsistensökning, ytliga kollateraler, pittingödem, sår).
LS knä (svullnad, patellardans, ömhet)
LS lår (mät sidskillnad, ömhet medialt över djupa vener, ödem)
LS ljumske (leta efter tumörer som ger lymfstas).
Kärl (kontrollera perifer cirkulation, ADP och ATP så att det inte föreligger ischemi).
Utför även Thyr, Bröst, Ytl lgl och PR om bekräftad diagnos (malignitetsutredning).
Kemlab
Blodstat, Elstat, CRP, PK, APTT, D-dimer. D-dimer allena har ett negativt prediktivt värde på 94% (3).
Komplettera med leverstatus och ev PSA om bekräftad diagnos.
Tag ett extra rör för koagulationsutredning eller skriv remiss.
Radiologi
Fragmin innan UL eller flebo (om väntetid > 3 tim).
- Ultraljud, duplex. Förstahandsundersökning, men metoden har med nuvarande teknik lägre säkerhet nedom knät och ovanför ljumsken. Svårt att genomföra us vid immobiliserad pat, adipösa/ödematösa ben och ömmande hudförändringar.
- Flebografi. ”Golden standard”. Förstahandsval vid flegmasi, tidigare trombos i samma ben, om kirurgi/trombolys övervägs samt vid svårtolkad ultraljudsundersökning.
- CAVE: kontrast-ök, Krea>200, GFR<60ml/min, metformin (risk för laktacidos), svår hypertyreos, myastenia gravis (kräver övervakning av narkosteam), myelom? Se PM för intravenös kontrast.
- CT-venografi. Komplement vid trombos i v iliaca/cava inferior
Diffdiagnoser
Diffdiagnoser i vanlighetsordning (amerikanska siffror) (3)
- Muskelsträckning, spänning, benskada (40%)
- Bensvullnad i paralyserad extremitet (9%)
- Lymfobstruktion (7%)
- Venös insuff (7%)
- Bakercysta (5%)
- Cellulit (2%)
- Knäabnormalitet (2%)
- Okänt (26%)
Diffdiagnoser i etiologisk ordning
- Hud och mjukdelsinfektion (Erysipelas. Infektionskonsult. Antibiotika).
- Tromboflebit (Klinisk diagnos. Hirudoidsalva. LMWH eller kirurgi vid utbredd).
- Varicer (Remiss till kirurg kan vara befogat).
- Posttrombotiskt sdr.
- Kronisk venös insuff.
- Venös obstruktion.
- Ledutgjutningar. Artrit. Hematom.
- Bakercysta (Med och utan ruptur. Ultraljud kan ge diagnosen).
- Rupturerad m gastrocnemius. Eller annan muskelbristning.
- Hematom eller blödning Ultraljud kan ge diagnosen
- Akillessenetendinit
Handläggning för att förbättra flödet av patienter från vårdcentral
Baserat på nytt PM i Jämtland (2):
D-dimer finns ej på HC
- Pat skickas till röntgen (8-15), på remissen anges Wells score.
- Med patienten följer provrör och remisser (krea och D-dimer) finns skickade i VAS.
- Om pat inte hinner till röntgen på kontorstid ges Fragmin, prover och remiss skickas och pat infinner sig på röntgen nästföljande dag.
D-dimer finns på HC
- Vid låg klinisk misstanke enligt Wells och neg D-dimer kan DVT uteslutas enl socialstyrelsens algoritm.
- I övriga fall skickas pat till röntgen (8-15), på remissen anges Wells score och D-dimer.
- Med patienten följer provrör och remiss (krea) finns skickad i VAS.
- Om pat inte hinner till röntgen på kontorstid ges Fragmin, prover och remiss skickas och pat infinner sig på röntgen nästföljande dag.
På röntgen
- Om prover finns medskickade tas dessa till kemlab, pat får vänta tills svar föreligger.
- Om prover inte finns tas detta av röntgenpersonal, pat får vänta tills svar föreligger.
- Om hög klinisk sannolikhet påbörjas proximalt ultraljud, d-dimeren avgör om flebografi är indicerat.
- Om radiologi påvisar DVT eller osäkert fynd hänvisas pat till medicinakuten (remisstext på röntgenremiss fungerar som remiss till medicin).
- Om DVT ej påvisas får pat gå hem, uppföljning enligt inremitterandes önskemål.
Behandling
Om det inte handlar om DVT är en ortopedkonsult aldrig fel. Infektion får inte missas, heller inte malign genes med lymfödem. I övrigt är intermedicinarens roll nedtonad.
När du väl satt diagnosen DVT har du lite att göra. Se PM för DVT för sådan handläggning. Glöm inte följande:
- Trombofiliutredning
- Malignitetsutredning.
- Behandling
- Fragmin.
- Waran.
- Trombolys?
- Stödstrumpa.
- Info: Hög fotända, fri mobilisering, åter vb.
- Sjukhusvård
- Gammal patient som inte klarar behandling hemma.
- Kraftigt smärtpåverkad patient med uttalade lokalsymptom.
- Misstanke om samtidig LE.
- Sekundärprofylax. Behandlingstid.
Om det inte handlar om en DVT bör man inte missa internmedicinskt behandlingsbara sjukdomar såsom erysipelas och tromboflebit. I övrigt har man sällan så mycket att tillföra som internmedicinare. Vid kraftigt status och misstanke om lymfödem får man inte glömma att undersöka bäckenets vener och ev skicka remiss till kirurgen för ev DT bäcken (malignitet?). Vid misstänkt ortopedisk orsak är en remiss dit aldrig fel men ger sällan så mycket mer än smärtlindring.
Referenser
- Lind M, Jansson J: ABC om djup ventrombos. Läkartidningen 2006;103:1031-1034
- Grauman S: Gemensamma riktlinjer för logistik och diagnostik av patient med misstänkt DVT i ben. 2009. PM i Jämtlands läns landsting.
- Grant BJD, Uptodate: ”Diagnosis of suspected deep vein thrombosis of the lower extremity”. 2009.