Gastric bypass (GBP)
Hur fungerar fetmakirurgi
GBP är en delvis reversibel metod. Den kombinerar restriktivitet med viss malabsorption och förändrad frisättning av olika tarmhormoner som påverkar hunger och mättnad. Ett flertal studier har visat att nivåerna i blodet av glukagon-lik peptid-1 (GLP-1) och peptid YY (PYY) är högre efter måltid hos de som opererats med GBP (2). GLP-1 och PYY har båda visat sig hämma födointag om det ges till både normalviktiga och överviktiga. GLP-1 har också en positiv effekt på glukosomsättning genom att GLP-1 stimulerar insulinfrisättning och hämmar glukagonfrisättning.
Somliga patienter som opererats med GBP kan uppleva ”dumping”, vilket innebär blodtrycksfall med illamående, yrsel och hjärtklappning. Dumping orsakas av att mat, framförallt kolhydrater, alltför snabbt kommer ut i jejunun från den lilla fickan. Alltför stort intag av fett kan leda till diarreér.
Positiva effekter av operation
Det finns ett flertal studier, däribland den svenska SOS-studien, som har visat att överviktskirurgi leder till långvarig viktnedgång (15 år). Man kan räkna med att patienter som opererats med gastric bypass går ner cirka 30 procent under de första två åren efter operation. Det är viktigt att påpeka i sammanhanget att få patienter går ner till normalvikt. Det saknas eller finns få randomiserade studier där operation jämförs med annan behandling.
Inom området fetmakirurgi finns en stor studie där man jämfört fetmakirurgi mot behandling i öppenvård (SOS-studien, 1). Inom ramen för denna studie fick man inte randomisera enligt etisk kommitté utan man matchade patienterna i stället på ett flertal olika variabler. Där inkluderades 4047 patienter med BMI > 34. Hälften opererades.
Patienterna som genomgång GBY-op gick i genomsnitt ned 32% av kroppsvikten över 2 år men stabiliserades efter 10 år på 25% viktnedgång (1). Den opererade gruppen hade 29% lägre dödlighet (Adjusted hazard ratio 0,71) än den icke opererade gruppen (2). Vidare har kirurgi visat 75% minskning av T2DM och 43% lägre risk för hjärtinfarkt.
SOSstudien och ett flertal populationsbaserade studier har visat att överviktskirurgi leder till minskad mortalitet, både hos män och kvinnor. SOS-studien har också visat att operation mot fetma snabbt förbättrar den metabola kontrollen hos patienter med typ 2 diabetes och förhindrar nyinsjuknande i diabetes. Vad gäller blodtryck så finns det stora amerikanska singelcenterstudier som visar på förbättringar efter kirurgi, men detta har inte bekräftats av SOS-studien.
Negativa effekter av operation
Dödligheten efter fetmakirurgi i Sverige är idag 0,2 procent. Förutom komplikationer i samband med och efter operationen såsom anastomosläckage, abcess, sårinfektion, tarmvred, blödning, infektion och trombos utvecklar en del patienter som inte kan förändra sitt ätbeteende kräkningar efter operation. Långvarig paralys, stomala sår, gastrogastrisk fistel, esofagit och diarré förekommer också. Någon gång uteblir viktminskningen. Risken för reoperation är 20%.
Matrester kan fastna i övergången mellan magsäcksfickan och tunntarm (GBP) vilket orsakar kräkningar och ofta kräver gastroskopi för avlägsnande av den ”främmande kroppen”.
Vitamin- och mineralbrist med ffa B12 folsyra kan förkomma efter GBP. Alla patienter rekommenderas dagligt tillskott av multivitamin dagligen och substitution av B12. Tillskott av kalk och vitamin D kan behövas. Kvinnor med riklig menstruation kan behöva järntillskott. Kopparbrist kan förekomma. Regelbunden kontroll av dessa vitaminer/mineraler bör ske (årligen).
Gallsten på basen av kraftig viktnedgång. Ge K Ursofalk profylaktiskt. Ökad risk för njursten föreligger.
Graviditet bör undvikas under första året efter operation då viktnedgången är som störst. Vid graviditet bör överviktsopererade patienter skötas vid specialistmödravård för att säkerställa tillväxten hos fostret. Det finns dock ett flertal studier som visat på positiv effekt på gravidiet och mindre risk för komplikationer i samband med graviditet efter fetmakirurgi.
Det finns en risk för re-operation, dvs. att en ny operation måste göras, för att den ursprungliga operationen inte längre fungerar som den ska, vilket dock är ovanligt för GBP.
Indikationer
- Typ 2-diabetes och svår fetma (BMI över 40 kg/m2) bör erbjudas (3).
- Typ 2-diabetes och BMI på 35–40 kg/m2 kan erbjudas om svårighet att uppnå glukos- och riskfaktorkontroll (3).
-
BMI ≥ 35 kg/m²
-
Indikationen stärks om följdsjukdomar från fetman.
-
Ålder 18–60 år. Hos patienter över 60 år görs en individuell bedömning av patientens biologiska ålder.
- Patienten ska ha gjort seriösa försök till viktnedgång med konventionell behandling och helst även i kombination med farmaka
- Patienten måste kunna ta till sig information och förstå konsekvensen av den kirurgiska behandlingen
- Missbruksanamnes utgör en relativ kontraindikation till kirurgi
Kontraindikationer
- Oförmåga att fatta beslut om operation och att inse postoperativa föreskrifter.
- Mer än 5% viktuppgång sedan pat blev uppsatt för operation.
Förberedelser
Kontrollera ifall pat har tecken till sömnapné-syndrom (andningsupphåll som partner upptäckt, snarkningar, somnar framför TV, middag). I så fall skall sömnutredning vara gjord. Behandling skall vara initierad (CPAP) och följas (varje natt, gärna ännu oftare).
Undersök om pat har några komplikationer till det metabola syndromet (diabets, hjärt-kärlsjukdomar osv).
Kontrollera så att pat är införstådd med risker med operation.
Kolla så pat inte gått upp mer än 5% av kroppsvikten jämfört med första mottags-besöket.
Antibiotikaprofylax Inj Zinacef 1,5 g. Inj Dalacin 0,3 g x 3 om ÖK. CAVE njursvikt, ÖK och liknande…
Trombosprofylax Inj Klexane 100 mg/ml, 0,4 ml kvällen före OP (20:00) samt 7 dagar postoperativt (sista dagarna efter hemgång får pat med sig sprutor). CAVE blödningsbenägna etc…
Endast bastest om inte tidigare opererad. 2 E blod beställs om reoperation.
Operationsteknik
Laporaskopisk teknik
Standardförfarande.
Öppen operation
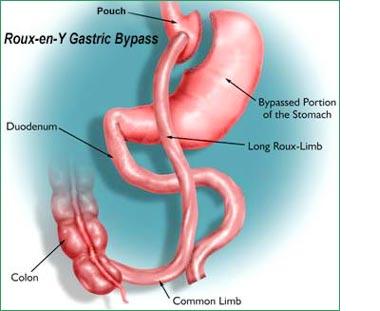
Används mycket sällan. Övre medellinjessnitt. Ventrikeln delas och en liten ficka skapas. Denna kopplas till uppdragen Roux-en-Y (genom kärlfria luckan). Kvarvarande ventrikel tömmer sig via sin normala tarm som enteroanastomeras till roux-slyngan.
Postoperativ vård
4-5 dagar postoperativ vård. Matintag efter vårdprogram. Risk för långvarig paralys, försiktig start av peroral nutrition. Därtill risk för anastomosläckage om man avancerar nutritionen för snabbt. Kabiven sätts in efter 3-5 dagars fasta. Dietistkonsult kommer 4:e postoperativa dagen rutinmässigt.
Hjärtläge! Benen ner med stöd och pat halvsittande.
Smärtlindring med S Panodil 1 g x 4 samt Inj Morfin 15-20 mg vb.
Uppmärksamma följande symptom:
- Illamående – efterforska reflux, esofagit och ulcus.
- Kräkningar – stenos, olämpligt ätbeteende.
- Smärta – reflux, banderosion (vid VBG), abcess.
- Blödning – ulcus.
Komplikationer
Se ovan under rubriken ”Negativa effekter av operation”.
Att skopera fetmaopererad patient
VBG – Skoperas med vanlig frontoptik. Går nätt och jämnt igenom. Duodenoskop svårare (går inte). Om sväljningssvårigheter tänk på föda som fastnat, banderosioner, migration, ulcus, esofagit. Börja med gastro, gå vid behov vidare med övre passage.
GBY – Skoperas med pediatriskt skop, ev guide-wire.
Hemgång
Den första månaden efter operation bör patienterna hålla sig till flytande kost för att anpassa sig till de nya förhållandena. Därefter sker en successiv övergång till fast föda. Det är viktigt att maten tuggas noggrant efter operationen. Vid samtliga sjukhus får patienterna träffa dietist vid upprepade tillfällen för att få mer utförlig kostinformation.
Den största delen av viktnedgången sker de första sex månaderna men kan fortgå upp till 18 månader efter operation.
Referenser
- Sjöström: Effects of bariatric surgery on mortality in Swedish obese subjects. N Engl J Med. 2007 Aug 23;357(8):741-52.
-
Laferrere: Effect of Weight Loss by Gastric Bypass Surgery Versus Hypocaloric Diet on Glucose and Incretin Levels in Patients with Type 2 Diabetes. J Clin Endocrinol Metab. 2008 Jul; 93(7): 2479–2485.
- Socialstyrelsen: Nationella riktlinjer för diabetesvård. 2015