Akut yrsel
Primär kontaktorsak i 1-2% av primärvårdskonsultationerna. Kontaktorsak hos c:a 3% av vuxna patienter på akutmottagningen (6). En tredjedel av alla >65 år upplever yrselepisoder. Vanlig orsak till fallolyckor hos äldre. Uppstår genom störning av vestibularisapparaten (perifer och central), synen och/eller proprioceptionen.
Endast några få procent orsakas av cerebrovaskulär händelse men mortaliteten ökar från 5 till 40% vid cerebrovaskulär infarkt om patienten feldiagnosticeras vid den initiala bedömningen (6).
ICD-10
Yrsel och svindel R42.9
Benign paroxysmal yrsel H81.1
Annan perifer yrsel H81.3
Yrsel av central orsak H81.4
Yrselsyndrom vid sjukdomar som klassificeras annorstädes H82.9
Etiologi
Organisk perifer yrsel
- Godartad lägesyrsel 25-30%
- Vestibularisneuronit
- Mb Ménère
- Vaxpropp
- Akustikusneurinom (mer sällan akut påkommen)
- Akut inneröralesion, sudden deafness.
- Akut mediaotit. Labyrintit.
- Labyrintblödning.
- Iatrogen inneröreskada
- Perilymfatisk fistel.
- Benign paroxysmal yrsel
- Godartad återkommande yrsel
Organisk central yrsel
Vaskulär yrsel
- Infarkt i bakre skallgropen (hjärnstam eller cerebellum) utgör c:a 3% av alla yrsel på en akutmottagning och 0,7% av alla med isolerad yrsel (4).
- Vertebralisdissektion, inklämning av A Vertebralis.
- Blödning i bakre skallgropen
- Supratentoriell stroke (mycket ovanligt med yrsel som enda symptom)
Hjärntumör
Multipel Skleros
Meningit, encefalit, neuroborrelios
Epilepsi
Alkoholmissbruk (akut el kroniskt)
Cervikal yrsel
Omstritt begrepp
- Förlust av proprioceptorer i halsryggen
- A. vertibralis-basilaris-insufficiens (dropp-atacker + yrsel
- Pisksnärtskada
- Spänningshuvudvärk + yrsel
- Post skallskada
Spänningsyrsel
Ostadighet, okarakteristisk, ofta tryck över hjässan, stressutlöst, ev tillfällig HNS
- Ångest / Depression
- Fobisk postural yrsel
- Funktionella besvär
Yrsel pga annan grundsjukdom eller medicinering
- Hjärta, kärl (Ortostatism, brady eller takyarrytmi)
- Diabetes, hypotyreos, anemi
- Polyneurit
- Yrsel hos åldringar (multisensorisk svikt + annan grundsjukdom + läkemedel)
- Läkemedelsutlöst yrsel
Utredninig
Anamnes
Viktigaste frågorna:
- Kom det när du vaknade i morse eller endast vid rörelse? Talar start för BPPV.
- Konstant yrsel med nystagmus? Talar för akut vestibulärt syndrom (AVS).
- Smärta (huvud, bröst, nacke, öron)? Gör att man skall dra öronen åt sig.
- Andra neurologiska symptom (kräver vanligen vidare utredning även om övergående).
- Svaghet, parestesi, synpåverkan
- Dangerous D:s
- Dysartri (talpåverkan)
- Diplopi (dubbelseende)
- Dysfoni (heshet)
- Dysfagi (sväljningssvårigheter)
- Dysmetri (bristande rörelsesamordning)
- Kommer bara när patienten går eller står? Talar för fobisk postural yrsel.
Förlopp.
- Debut? Plötslig debut (sekunder till minuter) kan tala för stroke. Gradvis symptomutveckling över minuter till timmar tyder på vestibularisneurit.
- Varaktighet? Kontinuerlig? Intermittent? Frekvens? Nu?
Intensitet? Fallit, snubblat, kräkts?
Utlösande och lindrande faktor? Oputsade / felanpassade glasögon? Åtsittande krage?
Beskriv yrseln.
- Vertigo – Rörelseillusion. Ofta rotatorisk (vestibulär) eller nautisk. Här ingår karusellyrsel och rörelseillusion.
- Obalans – Känsla av ostadighet, okarakteristisk.
- Presynkope – Ofta nedsatt blodcirkulation till hjärnan. Här ingår svimningskänsla.
- Ångest – Intensiv oro, svettning eller kväljningskänsla.
ÖNH-symptom (HNS, tinnitus, samtidigt som yrseln)? Medvetslöshet?
Tidigare episoder? Beskriv yrseln första och senaste gången. Tidigare behandlingsförsök?
Her (Migrän, ÖNH-sjd, HNS)?
Soc (Alkohol, arbete, familj, stress, sömn)?
Tid sjd (Hjärta, kärl, lungor, GI, uro, neuro, psyk? Inlagd på sjukhus? Tid ÖNH-sjd)
Läkemedel (för tunga blodtrycksmediciner). Överkänslighet.
Status
AT (Vakenhetsgrad, kompensation, temp, stämningsläge). Cor. Pulm. Sat. BT.
Fullständigt neurologstatus med extra fokus på ataxi, ögonmotorik, nystagmus och romberg.
Yrselstatus (se särskilt PM för detaljer).
- Nystagmus. Börja med att titta efter spontannystagmus. Undersök ögonrörelserna och leta på nytt efter nystagmus.
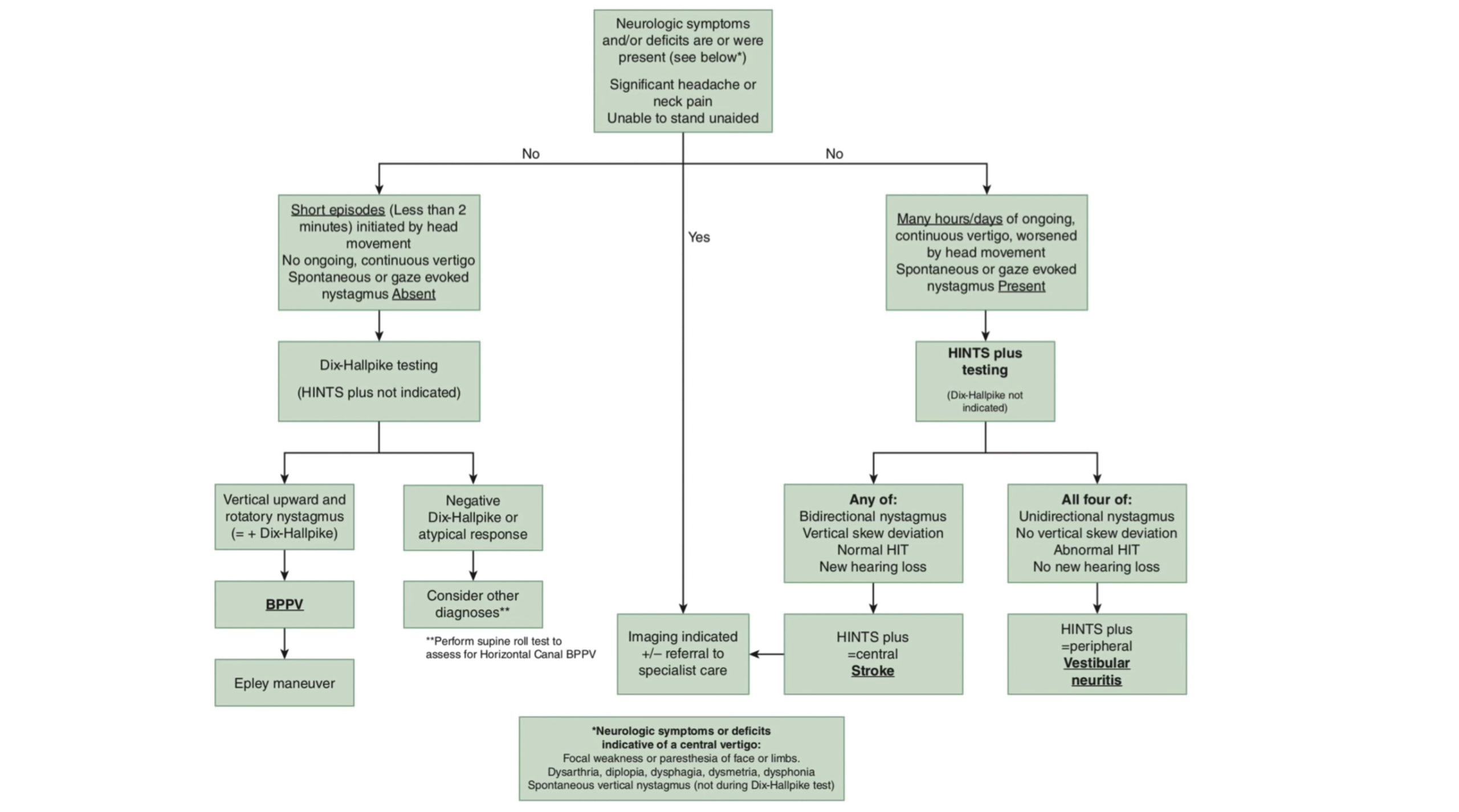
- Dix-Hallpikes test (DHT) görs bara vid klinik förenlig med BPPV. Vid negativt DHT görs laterala båggångstestet. Sensitivitet 79% och specificitet 75% vid yrsel utlöst från posteringar båggångarna.
- Head-Impulse-Test (HI) görs vid spontannystagmus och klinik förenlig med AVS.
- Cover test, titta efter test scew (TS).
Palpation av nacken. Nackrörlighet.
ÖNH (Trumhinnestatus + yttre hörselgång/Ramsey-Hunt) Öronläkare undersöker vanligen också larynx, hals och käkar.
Ortostatiskt prov.
Kemlab
Blodstatus, Elstatus, Krea, SR, CRP, B-glu
Ev B12, Folat. TSH. Leverstat och CDT vb
LP kan bli aktuellt i sällsynta fall.
Fyslab
EKG
Radiologi
Datortomografi (se kriterier nedan). Enligt Karlberg skall akut DT aldrig göras då sensitiviteten för stroke i bakre skallgropen är 16% och risken att ha en blödning i bakre skallgropen i stort sett är noll vid isolerad yrsel och avsaknad av ataxi (3). Studier har visat att DT har 0% sensitivitet vid nydebuterad ischemi i bakre skallgropen (6). Samtliga patienter med cerebellumblödning hade huvudvärk, anamnes på medvetandeförlust eller avvikande nervstatus (6).
DT-angio bör göras vid misstanke om vertibralisdissektion eller basilaristrombos. Bör göras ffa hos yngre patienter.
MRT (bättre än CT på bakre skallgropen men tillgången styr oftast). Har sensitivitet på 83% för central insult. Missar dock 12% av ischemisk stroke om den görs inom 48 tim. Bör göras vid riktad misstanke om central yrsel.
| När behöver patienter med yrsel en akut neuroradiolisk undersökning? Punkt 1 och 2 fritt översatta från Seemungal (1). Punkt 3 från Mattsson (2) Akut CT-hjärna (eller ännu hellre MR) är obligatorisk när en eller flera av följande föreligger: Isolerad yrsel med hyperakut debut (sekunder) som kvarstår.
Akut CT-hjärna behöver inte göras om patienten uppfyller alla följande kriterier:
Vid akut vestibulärt syndrom (AVS) behöver inte CT-hjärna utföras. I övriga fall av akut yrsel skall CT utföras. AVS innefattar:
|
Diffdiagnostik
Följande tabell kan användas för att skilja de tre vanligaste orsakerna till kraftig nytillkommen yrsel. Om ingenting passar med dessa bör man också tänka på vestibuler migrän och Mb Meniere där diagnos ibland kan ställas på klinisk grund.
| Karaktäristika | BPPV | Vestibularisneuronit | Cerebellär stroke |
| Typisk klinik | Attackvis påkommande i samband med huvudrörelse.Symptomduration oftast < 15 s men ibland upp till 2 min | Kontinuerlig yrselSymptomduration dagar. | Akut påkommenDangerous D:s / associerad neurologi
Symptomduration minuter (TIA) till dagar (stroke/blödning) |
| Yrsel i stillhet | Nej
Mellan attackerna ofta yrsel av ostadighetskaraktär (7). | Ja | Ja |
| Kan stå själv | Ja | Ja | Inte alltid. Ofta disproportionellt uttalade gångsvårigheter i förhållande till yrselns svårighetsgrad. |
| Spontan eller blickriktningsnystagmus | Nej | Ja | Ja |
| Typ av nystagmus i vila | Ingen | Horisontell
Torsotionell? (8) En riktning | Vertikal
Torsotionell? (7) Riktningsväxlande |
| Andra neurologiska symptom/fynd | Nej
Normalt nervstatus men ostadighet vid Romberg och osäkerhet vid gång (7). | Nej | Kan förekomma exempelvis
|
| Nytillkommen hörselpåverkan | Nej | Nej | Kan förekomma |
| Dix-hallpikes manöver | Uppåtslående + rotatorisk | Bör ej utföras | Bör ej utföras |
| HINTS plus | Bör ej utföras | Alla fyra fynden
HINTS plus = perifer | Någon av följande
HINTS plus = central |
Handläggning
Tänk så här
- Cirkulatorisk orsak? (Arytmi, cirkulationssvikt, BT-fall)
- Cirkulatorisk svikt behöver naturligtvis tas om hand och arrytmi läggs i telemetri.
- Tydligt ortostatisk patient med positivt ortostatiskt prov skickas hem. Blodtrycksmedicinerna saneras och trycket får följas via distrikt
- Uppenbar benign orsak såsom benign paroxysmal lägesyrsel, postural yrsel eller läkemedelsbiverkan
- Vid benign paroxysmal lägesyrsel är diagnosen lätt att ställa. Vid positiv Dix-Hallpikes med nystagmus utan yrsel vid stillaliggande är diagnosen spikad. Sekundlång yrsel av vändning i sängen talar för BPPV (OR 10). Pat kan ofta gå hem (ev efter Epleys manöver) och ev träffa örondoktor eller distriktsläkare poliklin (1). Se ÖNH-PM för handläggande. Fundera inte mer.
- Vid ortostatism bör man lätta på blodtryckssänkande eller rekommendera stödstrumpor.
- Behovet av utredning styrs i övrigt av hur säker man kan vara på sin sak.
- Röda flaggor – bör alltid utredas som stroke.
- Dangerous D:s (dysartri, diplopi, dysfasi, dysmetri, dysfoni) eller annan nytillkommen neurologi
- Nytillkomna fynd i nervstatus inkl vertikal eller riktningsändrande nystagmus
- Signifikant huvudvärk eller halssmärta
- Oförmåga att stå själva
- Akut vestibulärt syndrom (akut påkommen svår konstant yrsel med spontannystagmus, illamående/kräkningar intolerans för huvudrörelser och ostadighet som varar mer än 1 dygn). Riktlinjer enligt Karlberg (6):
- Skilj på akut insult i bakre skallgropen (10%) och vestibularisneurit (resten).
- Vid huvudvärk, neurologiska symptom (dangerous D:s), statusfynd med ataxi etc bör MRT utföras. Se rekommendationer ovan.
- Vid isolerad svår yrsel utan varningstecken utförst yrselstatus enligt HINTS.
- Vid positivt head-impulse test, negativt covertest (AICA- och lateral ponsinfarkt kan ge positivt HIT) och nystagmus som stämmer med misstanken är orsaken otogen (bättre sensitivitet 97-100% än MRT, 3, 5 specificitet 84-96%).
- Annars bör neuroradiologi (MRT) övervägas.
- Vestibulär migrän?
- Allvarlig neurologisk orsak? (CVI, SAH, meningit, encefalit). Ofta inläggning.
- Om samtidig huvudvärk får pat handläggas som SAH i vanlig ordning. CT följt av LP. Meningit och encefalit ger sig ofta självt.
- CT-hjärna utförs vid misstanke om blödning (huvudvärk, svimning, avvikande nervstatus). Strokerutiner.
- Otogen orsak (perifer yrsel).
- Om CT inte behöver göras och perifer diagnos är mest trolig skrivs remiss till öronkliniken för övertag.
- Vid rotatorisk yrsel, ålder < 70 år utan neurologiska bortfall är det negativa prediktiva värdet för att patienten skall ha en allvarlig orsak till syn yrsel 88% (2).
Referenser
- Seemungal BM: Neuro-otological emergencies. Curr Opin Neurol 2007;20:32-39
- Mattsson P, Akut neurologi, G. Norrman, Editor. 2007: Uppsala.
- Karlberg M: Akut yrsel. Staff meeting, Östersund 2011.
- Kerber: Stroke among patients with dizziness, vertigo, and imbalance in the emergency department: a population-based study. Stroke. 2006 Oct;37(10):2484-7. Epub 2006 Aug 31.
- Kattah: HINTS to diagnose stroke in the acute vestibular syndrome: three-step bedside oculomotor examination more sensitive than early MRI diffusion-weighted imaging. Stroke. 2009 Nov;40(11):3504-10. Epub 2009 Sep 17.
- Mochalina N: ABC om yrsel på akuten. Läkartidningen 2015.
- Janusinfo 2021.
- Peter Johns. Youtube. 2021.