Förmaksflimmer
Ovanligt för 50 års ålder. Drabbar c:a 5% av befolkningen över 65 år (1). 1% av befolkningen har permanent FF (2).
Orsaker
- Idiopatiskt (vanligast)
- Koronar ateroskleros. Hjärtsvikt. Hypertoni.
- Vitier (främst mitralis).
- Hypertyreos (25% av alla med thyreotoxicos får FF, 3% av alla med FF har thyreotoxicos).
- Alkoholmissbruk. Stress.
Symptom
Hjärtklappning, sviktsymptom, obehag, trötthet, dyspné.
Vid diastolisk dysfunktion bidrar förmakssystole aktivt till den slutdiastoliska kammarvolymen vilket medför att patienter med diastolisk dysfunktion kan bli mycket påverkade när de får flimmer.
Utredning
Se Arytmi och Hjärtklappning. Debuttid?
Bakomliggande orsak enligt ovan? Tänk lungemboli vid nydebuterat flimmer.
Blodstatus, Elstatus, CRP, Thyroideastatus.
UKG bör göras vid något tillfälle för att utesluta bakomliggande strukturella sjukdomar.
Diagnos
Diagnoskriterier
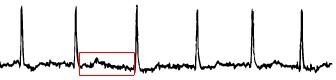
- P-vågor saknas
- Oregelbundna flimmervågor.
- Normalt QRS-komplex.
- Oregelbunden kammarrytm (ofta för snabb, vanligen frekvens 120-170).
Handläggning
Behandla i första hand bakomliggande orsak (t.ex, hjärtsvikt, se till att behandla hypertoni ordentligt).
Klassificera annars enligt nedan och behandla efter typen.
Om patienten är påverkad av sitt flimmer dvs dyspné, bröstsmärta och liknande kan man alltid göra en akut konvertering på den indikationen, även om > 48 timmar gått sedan debut eller oklar debut.
Persisterande
Duration >7d eller kräver aktiv medicinsk behandling för att kunna brytas.
Akut symptomatiskt med känd debut < 48 tim sedan
- Alt 1. Patienten går hem men kommer åter fastande nästa morgon för nytt EKG. Remiss till med akut om det ej slagit om på 24 tim. Fungerar bara om pat är relativt opåverkad och ej kräver övervakning och frekvensreglering.
- Alt 2. Elkonvertering (anestesi kommer till akutrummet, propofol?)
Nyupptäckt flimmer med okänd debut eller debut > 48 tim sedan
- Frekvensreglering vid behov (Betablockad, Verapamil, Digitalis (vid svikt)).
- Symptomatiska flimmer bör erbjudas konvertering minst en gång (1). Remiss för elektiv konvertering utfärdas. Konverteringen skall föregås av minst tre veckors AVK-behandling (Waran®) med terapeutiskt PK (PK ≥ 2) alt TEE utan tecken till förmakstromb (1).
- Asymptomatiska patienter med flimmer kan erbjudas konvertering åtminstone en gång (1). Förbehandling enligt ovan.
Recidiverande förmaksflimmer
- Symptomatiska flimmer kan konverteras flera gånger beroende på symptomen men oftast är det bättre med frekvensreglering och emboliprofylax (1).
- Patienter med återfall efter elkonvertering kan erbjudas ny elkonvertering och eventuellt arytmiprofylax, särskilt om tiden till återfall är lång (1).
- Asymptomatiskta, recidiverande flimmer skall inte konverteras (1). Frekvensreglering och emboliprofylax är bättre.
- Tänk på och behandla bakomliggand orsaker.
- När konvertering inte längre är aktuellt kallas flimmret istället permanent (se nedan).
Paroxysmalt
Upprepade attacker som spontant avbryts.
Remiss Med klin för bedömning.
Vid känsla av FF rekommenderas pat att ta en rask promenad eller göra något jobbigt, ev ta en halv extra betablockerande tablett, vänta 24 timmar och därefter söka akut till distrikt eller AKM för EKG och ev konvertering.
Frekvensreglerare?
Antiarytmisk profylax? I första hand används Emconcor i högsta tolerabla dos, om fortsatta stora bekymmer kan klass 3 antiarytmika (sotalol, amiodaron) övervägas.
Emboliprofylax? Är att betrakta som ett permanent ur embolisynpunkt.
Botande behandling enl nedan kan bli aktuellt om stora besvär.
Permanent eller kroniskt
Betratktas som obrytbart.
Frekvensreglering.
Emboliprofylax (Waran® vid tid stroke/TIA, klaffsjd, diabetes, hypertoni, svikt samt >65 år, alt är ASA 360mg).
Särskilda situationer
Postoperativt exempelvis efter hjärtkirurgi
Beror ofta på övervätskning och svikttendens. Furosemid kan ofta konvertera det hela. Frekvensreglera med betablockerare eller calciumantagonist (digitalis sämre vid hög sympatikusaktivitet) . Spontankonvertering vanligt, konvertering görs endast om pat är instabil eller om flimret kvarstår efter 24 tim.
- Farmakologisk konvertering med Cordarone bolus 300 mg iv kan övervägas på stabila patienter.
- Instabila pat bör få Cordarone 6-8 veckor efter konvertering.
- Om duration > 48 tim bör Waran insättas och utsättas efter 4 v med sinus.
Efter hjärtinfarkt
Oftast inom första dygnet och är i regel övergående.
- Seloken iv följt av peroral behandling alt Isoptin iv (vid kontraindikationer) som frekvensreglering.
- Konvertering vid uttalad hemodynamisk påverkan eller ischemi.
Preexitation
Snabb oreg rytm med varierande breddökade QRS-komplex.
- Digitalis, i.v. verapamil och sympatikomimetika är kontraindicerade.
- HD-påverkade bör konverteras.
- På stabila pat kan man försöka med Cordarone bolus 300 mg iv.
- Kurativ behandling med kateterablation av den accessoriska banan rekommenderas om patienten haft förmaksflimmer.
Arytmiprofylax
Inför insättning görs UKG och Arbetsprov. Sotalol och Disopyramid är förstahandspreparat om bisoprolol ej räcker (2). Dubblerar chansen att bibehålla sinus efter konvertering (2).
- Emconcor anses vara förstahandsbehandling i Östersund pga dess tolererbarhet.
- Sotalol (Sotacor) 80-160 mg. Tillåtet även vid ischemisk hjärtsjukdom (6).
- Disopyramid (Durbis) 250 mg x 2 + Betablockad
- Flekainid (Tambocor) 100 mg x 2 + Betablockad
- Amidoaron (Cordarone) 200 mg x 3 x VII, därefter x1
- Propafenon (Rytmonorm) är ett alternativ
Botande behandling
- Lungvensablation. Bränner bort det fokus för det SVES som anses trigga igång flimmret. God effekt i 56-86% av fallen (1), 65% av fallen efter första ablationen och 80% av fallen efter ett andra försök (6). Ingreppet tar c:a 4 tim. Hög ålder (>70 år) relativ kontraindikation då komplikationsfrekvensen är högre. Frekvensen av kliniskt betydelsefulla komplikationer är 1-6% (1). Patienter som kan vara aktuella för lungvensablation har
- Svårt symptomatiskt FF
- Prövat minst sotalol + klass 1 c eller amiodarone (dvs minst två farmaka).
- Väsentligen friska
- Normalstort vänster förmak.
- Kateterburen HIS-ablation med pacemakerstyrning kan övervägas om farmakologisk behandling inte lyckas och vid stora obehag av paroxysmalt flimmer.
- Mazeoperation kan erbjudas patienter med såväl paroxysmalt som permanent flimmer. Patienten skall ha tydliga symptom och testat minst två antiarymtiska farmaka utan framgång (1). Lyckat resultat i 85-95% av fallen (1). Innebär öppen hjärtkirurgi där hjärt-lungmaskin används. Vänster förmaksöra tas bort och ärrbarriärer skapas operativt. 30-dagars mortaliteten är 0-2 % och risken för allvarliga komplikationer 4-8% (1). Flera månaders konvalescens. Anses vara sistahandsbehandling.
- Biatrial stimulering med pacemaker är under utvärdering vid paroxysmalt flimmer. Samma gäller för intern förmaksdefibrillator.
Frekvensreglering
Minskar symptom och risken för flimmerinducerad hjärtsvikt.
Bandspelar-EKG och Arbetsprov kan användas för att utvärdera effekten. En kammarfrekvens på < 90/min i vila och 110/min i arbete passar de flesta (3).
- Betablockad har snabbast frekvensreglerande effekt, iv snabbast. Inj Seloken 1 mg/ml, 5 mg iv. Kan upprepas efter 5-10 min. Har därtill fördelen att den ökar konverteringspotentialen vilket inte digitalis gör bättre än placebo (18). Har frekvensreglerande egenskaper i såväl vila som arbete (1). Intravenös administrering av betablockerare eller hjärtselektiv kalciumhämmare är dock kontraindicerad vid förmaksflimmer när digitalis tagits peroralt, på grund av risken för svår hjärtsvikt eller utveckling av totalt AV-block. Skall ej kombineras med kalciumantagonister.
- Hjärtselektiva calciumblockare (Verapamil, Diltiazem) Inj Isoptin 5 mg, 1 mg/min. Dosen kan upprepas efter 5-10 min. CAVE: Breddökade takyarrymtier, WPW och skall ej kombineras med betablockad. Kontraindicerat när digitalis intagit peroralt enl ovan. Används i princip bara när betablockerare är kontraindicerade.
- Digitalis (att föredra om samtidig hjärtsvikt). Effekt tidigaste efter 1 tim. Snabbdigitalisering av 70 kg patient: Inj Digoxin 0,75 mg iv följt av ytterligare 0,25 mg var 3:e tim tills tillfredsställande effekt (max 1,5 mg) (3). Har endast frekvensreglerande effekt i vila och inte i arbete (1) och anses av denna anledning inte vara förstahandsbehandling längre. CAVE: Hypokalemi och risk för ackumulering vid njursvikt.
- Cordarone kan ges i dosen 5 mg/kg kroppsvikt blandad i 250 ml 5% glukos under 30-60 min. Noggrann övervakning av vitala parametrar och kliniskt status krävs. Observera att Cordarone har en konverterande effekt och bör därför inte användas när duration > 48 tim om ej under adekvat antikoagulantiaterapi.
- Vid förmaksflimmer med bradykardi utsättes farmaka som hämmar i AV-noden. Atropin och ev sympatikomimetika (Isoprenalin) kan användas för att höja rytmen. Pacemaker får tillgripas vid otillräcklig effekt.
Emboliprofylax
Många olika åsikter finns om vilka patienter som skall ha Waran eller NOAK. Nedan presenteras tre olika sätt att tänka. Det bästa är sannolikt att väga hur stark indikationen är (risken för emboli) mot eventuell kontraindikationer i vart enskilda fall.
Genomsnittlig årlig risk för stroke vid kroniskt förmaksflimmer utan samtidig reumatisk klaffsjukdom är 5% (2). Yngre patient utan riskfaktor enl nedan löper en 1% risk (2). Risken för stroke vid paroxysmalt flimmer anses lika stor som vid permanent och samma regler bör tillämpas även om dokumentationen är betydligt tunnare (2).
T. Waran enl schema (PK 2,0 – 3,0) minskar stroke-risken med 65% vid förekomst av en allvarlig eller minst två mindre allvarliga riskfaktorer (1). PK bör tas minst var 4:e vecka. > 80% av värdena bör ligga terapeutiskt för att vara nöjd. Genomsnittlig årlig risk för allvarliga blödningar ligger på 1,5 % (hos patient över 70 år) med Waranbehandling (1). Risken ökar till 4 % eller mer om patienten är över 80 år (1).
NOAK vs Waran
NOAK har visat sig likvärdigt och i många fall bättre än Waran, ffa med hänsyn till biverkningar.
Studier
- RE-LY (8) – Dabigatran (Pradaxa)
- ROCKET-AF (9) – Rivaroxaban (Xarelto)
- ARISTOTELE (10) – Apixaban (Eliquis)
Fördelar med NOAK är:
- Enklare dosering, inget behov av kontroller
- Lägre för ischemisk stroke (Dabigadran 150 mg x 2)
- Lägre risk för allvarliga blödningar (Dabigatran 110 mg x 2, Apixaban)
- Lägre risk hemorrhagisk stroke (Samtliga NOAK)
Fördelarna med Waran är:
- Beprövat avseende långtidseffekter
- Säkerställd complience
- Säker antidot vid behov av reversering
- Kostnad
- Lägre risk GI-blödning (Dabigatran 150 mg, Rivaroxaban)
- Kan användas vid lägre GFR än 30 ml/min (Apixaban får användas till 25 ml/min)
- Kan användas vid mekanisk klaffprotes.
NOAK vs Trombyl
T. Trombyl 320 mg x 1 minskar stroke-risken med 20% vid förekomst av en allvarlig eller minst två mindre allvarliga riskfaktorer (1). I jämförelse med Apixaban såg man betydligt sämre effekt på förebyggande av stroke eller systemiska embolier hos patienter som inte ansågs lämpliga att behandla med Waran (7) och betraktas i nuläget som icke-göra av socialstyrelsen.
För dosering, kontraindikationer och råd se PM för läkemedel.
Socialstyrelsens nationella vårdprogram för hjärtsjukdomar 2008 (1)
Patienter med förmaksflimmer och ytterligare minst en allvarlig riskfaktor eller två måttliga riskfaktorer för blodpropp bör behandlas med warfarin förutsatt att sjukvården gjort en noggrann kartläggning av blödningsrisken (1). ASA bör i dessa fall endast väljas vid förekomst av kontraindikationer mot Waran.
Socialstyrelsens nationella vårdprogram för hjärtsjukdomar (2)
Riskfaktorer för ischemisk stroke vid FF (riskökningsfaktor inom parentes (2)).
- Tidigare stroke eller TIA (2,5).
- Diabetes (1,7).
- Hypertoni (1,6).
- Ishemisk hjärtsjukdom (1,5)
- Hjärtsvikt (1,4)
- Ålder > 65 år (1,4 / 10 år).
- Hjärtklaffsjukdom
- Tyreotoxicos
CHADS2VASc (4, 5)
Enklare att använda och lätt att applicera i kliniken. Var riskfaktor nedan ger en poäng förutom stroke och ålder > 75 år som ger 2 p. Om patienten skrapar ihop ≥ 2 poäng föreligger indikation för Waran.
| CHADS2VAScCongestive heart failure (hjärtsvikt eller EF < 35%)HypertensionAge (ålder > 75 år = 2 poäng)Diabetes
Stroke (tidigare tromboembolisk händelse = 2 p) Vascular disease Age (ålder 65-74 år = 1 p) Sex (kvinnligt kön) |
Farmakologisk konvertering
Förkortar ffa tiden till ”spontankonvertering”. Glöm inte att antiarytmika grupp I inte får ges till patienter med nedsatt vänsterkammarfunktion.
Tabl Tambocor 200-300 mg i engångsdos under arytmiövervakning (telemetri 6-8 tim). 90% konverterar på denna strategi (6). Kan sedan användas av pat i hemmet, sk ”Pill in the pocket-strategin”.
Ibutilid ger omslag till sinus i ca 75 procent av fallen (2). 60% konverteras inom 4 tim och 80% konverteras inom 8 tim (18). Telemetriövervakning 4 tim efter då 4% av patienterna får VT. Det enda intravenösa läkemedlet i Sverige som har denna indikation.
Cordarone ger omslag i 65% av fallen. Ges sällan på denna indikation men ofta som frekvensreglering, ”risk” för konvertering om duration > 48 tim. Måste man ge läkemedlet för att frekvensreglera ”riskerar” man ett om slag vilket man i så fall får acceptera.
Emboli-aspekten bör beaktas på samma sätt som vid elkonvertering.
Ett tillskott till terapiarsenalen är Vernakalant (Brinavess). Ges som en 10 min-infusion i dosen 3 mg/kg, skulle flimret kvarstå efter 15 min kan ytterligare 2 mg/kg ges. Medeltiden till konvertering är 8-14 minuter och halveringstiden är 3-5 timmar. Ungefär 50% av patienterna konverteras inom 90 min från behandlingsstart (11).
Skall användas med försiktighet hjärtsvikt NYHA I-II pga ökad risk för hypotnesion och ventrikulär arrytmi och är kontraindicerat vid hypotension (sBT<100 mmHg), nyligen genomgången hjärtinfarkt (<30 dagar), hjärtsvikt i NYHA III-IV, signifikant/uttalad aortastenos samt vid förlängning av QT-tiden (> 440 ms).
Elkonvertering
Framgångsrik i 70-90% av fallen (2).
Möjligt när
- Duration < 48 tim
- Hemodynamisk påverkan, stort subjektivt obehag eller tecken till myokardischemi.
- Duration > 48 tim men esofagus-UKG har uteslutit tromb.
- Duration > 48 tim men AVK-behandling (Waran®) med terapeutiskt PK under 3 veckor (skall verifieras med veckovisa PK-kontroller). Efter konvertering ytterligare 4 veckors AVK-behandling.
- Duration > 48 tim men NOAK-behandling med 100% complience under 3 veckor. Efter konvertering ytterligare 4 veckors NOAK.
Info inför
- Kommer fastande till HIA. Skrivs in och ut i samma anteckning.
- Kan återvända samma dag. Ev stanna för utprovande av profylaktisk medicinering.
- Får inte köra bil samma dag.
Kontraindikationer
- Digitalisintoxikation
- Förmaksflimmer med totalblock
- Hypokalemi < 3,4 (färskt elstatus skall finnas)
- PK < 2,0 (färskt PK skall finnas)
Praktiskt genomförande
Kontrollera följande:
- Pat skall vara infektionsfri, euthyroid (TSH) och kardiellt kompenserad.
- Fastande från 24:00, inga mediciner.
- Inga kontraindikationer skall föreligga.
- Skall ha legat terapeutiskt (PK 2,0-3,0) minst 3 veckor (om inte inom 48 tim).
- Fri venväg etablerad. Akutvagn på plats. Kontrollera revivator, sug- och syrgasutrustning. Syrgas på grimma och pulsoxymeter kopplade.
- Sömninduktion med 1-2 mg/kg propofol långsamt iv.
- På med Defib-pads, skjut helst i AP-position.
- Kontrollera följande innan du skjuter
- Deffen står inställd på ”Elkonv” eller ”Synkronisering”.
- Ingen skall hålla i sängen eller patienten.
- Ladda och skjut 200-300 J. Kan vid behov ökas till 360 J. Testa max 3 ggr, mer än så är lönlöst.
- Kontrollera blodtryck, andning och allmäntillstånd tills pat är vaken, därefter arytmi-observation.
Efter konvertering
- Patientens första konvertering, lyckad. Hem efter uppvaknande. Passera AVK-sköterskan på vägen. Fortsatt Waranbehandling minst 1 mån. Kontroll på AVK eller HC om 1 mån, nytt EKG och ställningstagande till ny konvertering. Om fortsatt sinus, åter till inremitterande.
- Patientens andra konvertering, lyckad. Pat stannar kvar 2-3 dgr för utprovande av profylaktisk antiarytmika enl ovan. Telemetriövervakning.
Referenser
- Asplund K, Kärvinge C, Nationella riktlinjer för hjärtsjukvård 2008 – Beslutsstöd för prioriteringar, Socialstyrelsen, Editor. 2008, Edita Västra Aros.
- Asplund K, Kärvinge C: Socialstyrelsens riktlinjer för hjärtsjukvård – det medicinska faktadokumentet. Bergslagens grafiska AB, Lindesberg, 2004.
- Lövheim O, Riktlinjer för behandling av akuta hjärtsjukdomar. 2006: Östersund.
- Friberg B, Undervisning, G. Norrman, Editor. 2006-08: Östersund.
- Blomström P, Hjärtklappning och svimning, G. Norrman, Editor. 2007: Uppsala.
- Teder P: Antiarytmika och Proarytm. SK-kursen ”Taky- bradyarytmier”, 2011.
- Connolly – Apixaban in patients wit hatrial fibrillation. NEJM 2011;364.
- Connolly – Dabigatran versus warfarin in patients with atrial fibrillation. NEJM 2009;361
- Patel: Rivaraoxaban versus wafarin in nonvalvular atrial fibrillation. NEJM 2011;365
- Granger: Apixaban versus warfarin in patients with atrial fibrillation. NEJM 2011;365
- Gudlaugsdotter: ABC om förmaksflimmer på akuten. Läkartidningen volym 115, 2018.