Thyroideaassocierad oftalmopati (TAO)
Tidigare benämnd endokrin oftalmopati eller Graves ofthalmopathy (GO).
Samexisterar med automimmun endokrin sjukdom och i första hand med Mb Graves (25-50% av fallen). Kan komma före thyreotoxiosen men oftast efter. Oavsett vad som kommer först brukar det andra fenomenet utvecklas inom 18 mån hos 80% av patienterna men i vissa fall kan det skilja flera år (4). Naturalförloppet består vanligen av en försämringsperiod under 3-6 mån, följt av en platåfas under 1-3 år, därefter sker vanligen successiv förbättring (4). Män utvecklar vanligen svårare former av TAO (4).
Den viktigaste orsaken till TAO är att fibroblasterna i orbita uttrycker receptorer som liknar det som finns på thyroidea. TRAK stimulerar fibroblaserna via dessa receptorer att producera hyaluran eller differentiera till adiopocyter (4). Sammantaget leder processen till svullnad av extraoculära muskler och vidgning av fettvävnaden i orbita.
Dysthyroid optic neuropathy (DON) är en allvarlig komplikation till TAO som förekommer i c:a 5% av fallen och kan leda till att synen förloras. Fenomenet kan presentera sig som försämrad syn, försämrat eller förändrat färgseende. Det andra synhotande fenomenet är cornealpåverkan och ulceration (pga nedsatt blinkförmåga, kraftig ögonlocksretration eller slutningsdefekt).
Riskfaktorer
Rökning. Hypotyreosutveckling. Radiojodbehandling. Hög ålder. Pos TRAK, högre nivåer korrelerade till svårare TAO. Sannolikt beror mycket TAO på dåligt reglerad behandling och idag ser man sällan svåra fall (1).
Undersökning och gradering
Flera olika sätt att gradera oftalmopatin finns. Nedanstående tabell är en ett försök att sammanställa Modified Clinical Activity Score (MCAS), American Thyroid Association (ATA):s graderingar och Clinial Activity Score (CAS) på ett överskådligt sätt (2). Det viktigaste är att försöka värdera såväl aktivitet som svårighetsgrad på ett objektivt sätt. Gör alltid ett noggrannt ögonstatus vid första besöket för att kunna jämföra framöver. Använd gärna eugogos protokoll.
I ögonstatus ingår
- Inspektion: Corneal injektion, ögonlockssvullnad, ögonlocksretraktion, slutningsdefekt, stirrande blick, svullen inre karunkel, chemos.
- Värdering av exofthalmus enligt Hertel (ange bas).
- Palpation av ögonen (ökad resistens, smärta)
- Ögonmotorik (smärta, dubbelseende, motorikpåverkan). Undersöks i ett H. Oftast påverkas elevationen först. Värderas som 1 p: Intermittent (vid trötthet eller uppvaknande), 2 p: Inkonstant (bara i extrema blickriktningar) och 3 p: Konstant.
- Undersökning av Cornea (titta efter corneaerosioner).
- Undersökning av synnerven (pupillreaktion, ögonspegling).
| Ögonsymptom | Ögonstatus | MCAS | ATA | CAS | ||
| Inga symptom | Inga kliniska fynd | 0 | 0 | 0 | ||
| Ögonlocksretraktion / stirrande blick | 1 | |||||
| Tårflöde, gruskänsla | 2 | |||||
| Smärta, tryck | 1 | 2 | 1 | |||
| Smärta vid blickändring | 2 | 1 | ||||
| Ögonlocksrodnad | 3 | 1 | ||||
| Rodnad > ¼ av konjunktiva | 4 | 2 | 1 | |||
| Ögonlockssvullnad | 5 | 2 | 1 | |||
| Konjunktivalödem (chemos) | 6 | 2 | 1 | |||
| Svullnad av inre karunkel | 7 | 1 | ||||
| Kornealt ulcus, nekros, perfororation | 5 | |||||
| Exofthalmus (Hertel: ___ mm) | 8 | 3 | ||||
| Nedsatt ögonrörelser > 5 grader | 9 | 4 | ||||
| Dubbelseende | 10 | 4 | ||||
| Nedsatt syn-, färgseende | Visus (Hö: ___ Vä: ___) | 11 | 6 | |||
| MCAS 1-7 avspeglar sjukdomens aktivitet. Ökning eller minskning > 2 enh talar för ändring. MCAS 8-11 avspeglar sjukdomens allvarlighet. Om positiva fynd bedömning av ögonläkare.ATA grad 0-1 behöver inte remitteras till ögonläkare. ATA grad 2-6 hos pat med ökade besvär eller fynd skall remitteras till ögonläkare.I CAS kan man få ytterligare poäng om patienten undersökts inom 3 mån och nu har: försämrad synskärpa 1 snellen linje (1p), försämrad diplopi ≥ 8° (1p) och ökad propås ≥ 2 mm (1p). Sjukdomen anses aktiv vid 3 eller mer poäng av 7 alt 4 eller mer av 10 poäng. | ||||||
Aktivitetsgraden upppskattas vanligen i Sverige med hjälp av Clinical Activity score (CAS). 4 p eller mer talar för behandling med immunomodulation. Se ovanstående tabell. Nedan kommer en mer noggrann beskrivning:
- Har du någon gång under senaste månaden haft värk i eller bakom ögonen?
- Har du någon gång under senaste månade haft ögonsmärta vid rörelse av ögonen? Motilitetsprövning: Smärta vid blick uppåt-nedåt eller åt sidorna.
- Periokulär svullnad. Viktigt att denna inte funnits tidigare, fråga patienten.
- Ögonlockserytem. Förväxla ej med blefarit. Jämför med resten av ansiktet.
- Bulbär injektion. Undersök på 1 m avstånd utan ögondroppar före. Skall vara 25% av conjunktiva för att sättas som positiv.
- Chemos. Undersök lateralt om cornea mitt emellan cornealbegränsningen och ögonlockskanten. Försök värdera om det är geleaktigt.
- Inflammerad plica/inre karunkel.
Allvarlighetsgraden kan även uppsktas med nedanstående tabell (4):
| Värdering av svårighetsgrad TAO (4) enl Severety score | ||||||
| Ögonlocksretraktion | Mjukdelspåverkan | Proptos | Diplopi | Corneal exposure | Synnervsstatus | |
| Mild (≥1 av följande) | < 2 mm | Mild | < 3 mm | Övergående eller ingen | Ingen | Normalt |
| Måttlig till svår (≥1 av följande) | ≥2 mm | Måttlig till svår | ≥3 mm | Inkonstant eller konstant | Mild | Normalt |
| Synhotande (1 av de sista två kategorierna) | – | – | – | – | Ulceration | Påverkat |
Utredning
I de flesta lättare fall räcker den kliniska bilden tillsammans med Mb Graves och TRAK för diagnos.
Ögonkonsult enligt ovanstående rekommendationer.
DT , MR eller ultraljud av orbita kan bli aktuellt.
Diffdiagnoser (4)
Proptos: Tumörer (primärtumör, metastas, meningeom, lymfom). Cystor. Orbital myosit. IgG4-sjukdom. Sarkoidos. Wegeners granulomatos. Cushingsyndrom. Infektioner. AV-fistel (carotis cavernosus). Litiumterapi. Paranasal sinus mucocele.
Periokulär inflammation: Allergi, nefrotiskt syndrom, celulit.
Diplopi: Orbital myosit, myastenia gravis, contralateral blowout-fraktur.
Ögonlocksretraktion: Hjärnstamssjukdom, kontralateral ptos, sympathomimetika, thyrotoxicos uns.
Behandling
Allmäna råd
Uppmana patienten till rökstopp. Undvik hypotyros (även hypertyreos), kontrollera thyroideastatus ofta initialt. Patienten informeras om att höra av sig om ögonsymptom uppträder eller förvärras.
Selen 100 ug, 1 x 2 har visat sig ge viss effekt i milda fall utan att medföra biverkningar. Något renodlat selenpreparat finns inte på apoteket utan patienten får går till hälsokosten för detta.
Behandling av hypertyreosen
Tyreostatika och Levaxin enligt ”Block and replace”-princip eller kirurgi är behandlingsalternativ som inte försämrar TAO. Däremot ökar radiojodbehandling risken för försämrad TAO och kan utlösa ögonbesvär, framför allt hos rökare.
Även om patientens hypertyreos har behandlats med exempelvis radiojod eller kirurgi, patienten har en TAO och TRAK finns kvar brukar man behandla med Thacapzol på TAO-indikation, enligt somliga. Levaxin ges för att erhålla subklinisk hypertyreos (supprimerat men påvisbart TSH).
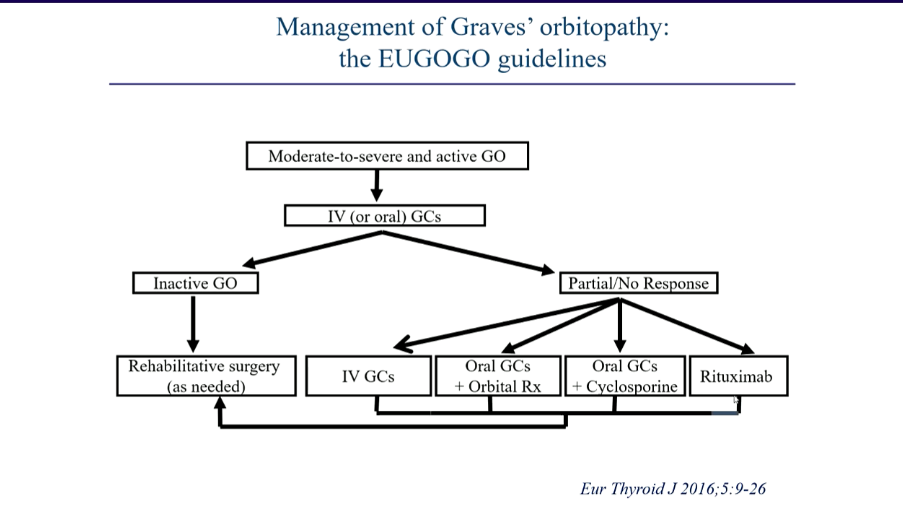
Immunosuppressiv behandling
Indikationer för behandling är minst ett av följande: Visus- eller synfältspåverkan, coneapåverkan, besvärande diplopi, betydande chemos eller ögonlocksödem, snabb progress av ögonsjukdom (2). Prednisolon insättes i dosen 40-80 mg under 2-4 veckor, därefter successiv nedtrappning med total behandlingstid vanligen 3-12 månader (2). Cytostatika (Azatioprin, cyklosporin, cyklofosfamid) används enbart i steroidsparande syfte, behandlingseffekten är sämre än steroider.
Den typiska steroiddosen är Metylprednisolon 0,5 g en gång i veckan i 6 veckor följt av 0,25 g en gång i veckan i ytterligare 6 veckor (kumulativ dos 4,5 g). 0,75 g i veckan i 6 veckor följt av 0,5 g i veckan i 6 veckor (kumulatid dos 7,5 g) skall reserveras till svårare fall.
Rituximab har visat lovande resultat och rekommenderas som andra linjens behandling (paralellt med andra alternativ).
Lokala åtgärder
Mörka glas, metylcellulosa, prismaglas, fuktig kammare. Retrobulbär strålning (20 Gy på 2 veckor) kan övervägas i tidigt skede (< 1 pr efter debut eller försämring) vid mjukdelssvullnad, ffa om steroidterapi ej varit framgångsrik eller är svårgenomförbar pga biverkningar eller kontraindikationer. Minst effekt ses vid proptos och optikuspåverkan. Diabetesretinopati kontraindicerar strålbehandling. Kirurgi med dekompressionsoperation är indicerat vid optikuspåverkan med hotat visus trots övrig terapi. Ögonmuskeloperation är indicerat vid kvarstående stabil ögonmuskelpares(er) då patienten varit steroidfri i mer än 6 månader. Ögonlocksoperation är indicerat i akutskedet med tarsorafi vid slutningsdefekt eller i stabilt skede (> 6 månader) av ögonsjukdom med besvärande bubprotusion eller av kosmetiska skäl (2).
Radiojodbehandling vid TAO
Vid etablerad oftalmopati av lindrig grad (högst klass 2) rekommenderas i första hand tyreostatika eller kirurgi. Radiojodterapi kan användas i andra hand under förutsättning att ögonsjukdomen är i ett stabilt skede, dvs inte progrediera och patienten är rökfri. Behandlingen bör göras enligt Uppsalas nedanstående riktlinjer och kan eventuellt göras under kortisonskydd (3). Vid måttlig till svår oftalmopati (klass 3-6) bör radiojodbehandling undvikas.
Tyreostatika
T Thacapzol 5 mg, 2 x 2-3 i första hand, i andra hand T Tiotil 50 mg, 2 x 2-3. Behandlingen startas innan radiojodbehandlingen så att patienten är eutyroid när denna ges. Levaxin ges samtidigt. Tyreostatika- och Levaxinterpain utsätts minst 1 vecka före radiojodbehandlingen, återinsätts tidigase 3 dagar efter. Patienter som utvecklar TAO först efter radiojodbehandlingen ges samma behandling.
Levaxin
Om patienten inte redan står på Levaxin insätts preparatet 2 veckor efter radiojodbehandlingen (även om tyreostatikabehandling inte ges) i dosen 50 ug x 1. Efter 2 veckor höjs dosen till 100 ug x 1. Vanligen behövs minst 150 ug x 1. TSH skall vara supprimerat och fT4 ligger i eller strax över normalgränsen under det första halvåret efter radiojodbehandlingen. Om ingen signifikant oftalmopati föreligger vid denna tidpunkt eller om eventuell förehavande ögonsjukdom är i lugnt skede, ges vanlig Levaxinsubstitutionsdos (med TSH inom referensområdet). Levaxinbehandlingen blir livslång.
Kortison
Ges eventuellt. Behandlingen kan lämpligen påbörjas 3 dagar efter radiojodbehandling. Börja med Prednisolon 20-30 mg under 4 v, därefter successivt nedtrappande under 2-4 månader. Uppsalas regim: T Prednisolon 20 mg i 2 veckor, därefter 15 mg i 3 veckor, därefter 10 mg i 4 veckor, därefter 7,5 mg i 4 veckor, därefter 5 mg i 4 veckor, därefter 5 mg varannan dag i 4 veckor.
Referenser
- Karlsson A, Aktuellt om autoimmun sjukdom och autoimmunitet, G. Norrman, Editor. 2009: Gävle.
- Nyström E: Tyroideasjukdomar hos vuxna. Nycomed AB, Klippan, 2007.
- Hägg, PM ang Graves thyreotoxikos och endokrin oftalmopati. 1998: Uppsala.
- Stan M: The Evaluation and treatment of Graves ophthalmopathy.
- Lanz M, Åsman P: Endokrin oftalmopati. SYED November 2008.